Premiers mini foies humains créés artificiellement pour tester des traitements hépatiques
Des chercheurs de la faculté de médecine de l’université de Pittsburgh (États-Unis) ont réussi à cultiver des foies humains miniatures en laboratoire.
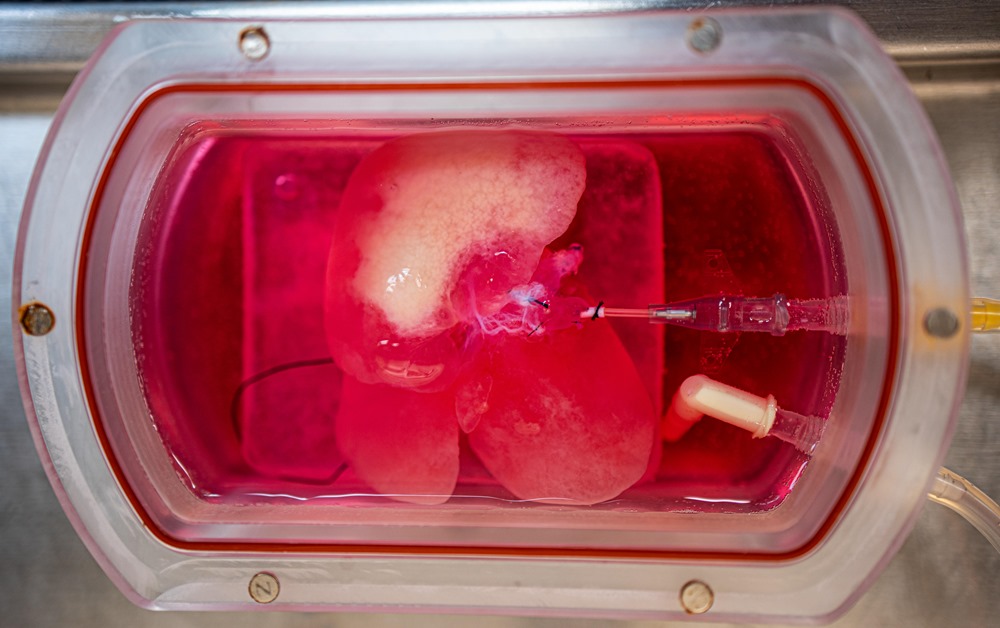
Image d’entête : photographie d’un foie de rat, dépouillé des cellules spécifiques de rat et réensemencé avec des cellules hépatiques humaines modifiées (Université de Pittsburg Medical Center).
Les organes génétiquement modifiés sont destinés à servir de support d’essai aux scientifiques pour simuler l’évolution des maladies du foie humain et pour tester des thérapies. Comme preuve de faisabilité, les chercheurs ont créé l’un de ces mini-foies pour imiter la “maladie du foie gras” non alcoolique (stéatohépatite non alcoolique ou NASH, de son acronyme anglophone non-alcoholic steatohepatitis).
Selon Alejandro Soto-Gutierrez, auteur principal de l’étude et professeur agrégé de pathologie à la faculté de médecine de l’université de Pittsburgh :
C’est la première fois que nous pouvons créer en laboratoire des mini-foies humains génétiquement modifiés atteints d’une maladie en utilisant des cellules souches.
L’équipe crée leurs minuscules foies à partir de cellules de peau humaine génétiquement modifiées. Ces cellules sont programmées pour simuler certaines maladies, sont ensuite ramenées à leur état d’origine, puis transformées en cellules hépatiques pleinement fonctionnelles.
Pour la présente étude, l’équipe a modifié les cellules pour exprimer un “interrupteur” activé chimiquement qui pourrait bloquer le gène SIRT1 (les protéines sirtuine 1 (SIRT1) sont généralement associées à la maladie du foie gras” non alcoolique). Après avoir transformé ces cellules en cellules hépatiques, les chercheurs les ont transformées en foies de rats (qui étaient auparavant dépouillés de leurs propres cellules). Les cellules implantées ont mûri en mini foies fonctionnels en trois dimensions, avec les vaisseaux sanguins et les autres caractéristiques structurelles d’un organe normal.
(Université de Pittsburg Medical Center) 
L’organe imite la maladie du foie gras non alcoolique, une maladie qui peut mener à une cirrhose ou même à une insuffisance hépatique. La NASH est en train de devenir rapidement la principale cause de maladies chroniques du foie aux États-Unis en raison de son association avec l’obésité.
L’équipe affirme que leurs mini foies offrent aux chercheurs une plateforme unique pour comprendre non seulement une maladie et comment elle progresse, mais aussi pour tester des traitements. Il est courant que ces derniers échouent dans les essais cliniques malgré des résultats prometteurs chez la souris, expliquent-ils, citant le Resvératrol comme médicament. Ce dernier agit sur SIRT1 et s’est avéré efficace dans les modèles murins pour le traitement de la NASH, mais a échoué dans les essais cliniques chez l’humain.
Toujours selon Soto-Gutierrez :
Les souris ne sont pas des humains. Nous sommes nés avec certaines mutations, des polymorphismes, qui nous prédisposeront à certaines maladies, mais vous ne pouvez pas étudier les polymorphismes chez la souris, donc faire un mini foie humain personnalisé est avantageux.
Ce qui distingue les mini-foies des cultures « d’organoïdes« , des faisceaux de cellules qui s’assemblent en versions simples d’organes , est la présence de ces caractéristiques structurelles telles que les vaisseaux sanguins, explique l’équipe. Cependant, ils mettent en garde contre le fait que les mini foies « ne présentent pas les zones distinctes de fonction métabolique » que possèdent les foies normaux.
Une fois qu’ils ont complètement mûri, l’équipe a inversé le commutateur génétique qu’elle avait programmé dans les cellules (pour supprimer le gène SIRT1) et les mini foies ont commencé à imiter le dysfonctionnement métabolique observé dans les tissus des patients atteins de NASH. Tout comme dans les essais cliniques, le resvératrol n’était pas efficace sur ces foies non plus.
Cependant, les mini foies ont permis à l’équipe de comprendre ce qui n’allait pas. Le resvératrol stimule l’activité des protéines SIRT1 et non des gènes SIRT1. Lorsque l’expression du gène SIRT1 est supprimée, comme c’est le cas avec les microfoies et peut-être aussi avec les patients souffrant de NASH, il n’y a aucune protéine pour agir sur elles. Le médicament ne fonctionne pas parce qu’il cible la mauvaise étape.
Selon Soto-Gutierrez :
C’est une perspective qui ne peut venir que de l’étude de tissus humains fonctionnels. J’imagine qu’à l’avenir, nous pourrons fabriquer des foies humains où vous pourrez commander quel type de fonction vous voulez, ou même améliorer la fonction.
Cependant, nous sommes loin d’en être là. Ces mini foies ne seront pas prêts pour des applications cliniques comme pour la transplantation de sitôt, ajoute Soto-Gutierrez.
L’étude publiée dans Cell Metabolism : Generation of Human Fatty Livers Using Custom-Engineered Induced Pluripotent Stem Cells with Modifiable SIRT1 Metabolism et présentée sur le site de l’université de Pittsburgh : University of Pittsburgh First to Grow Genetically Engineered Mini Livers.