Des testicules cultivés en laboratoire pour traiter l’infertilité
Des chercheurs ont créé des organoïdes de testicules cultivés en laboratoire qui ressemblent beaucoup aux vrais. Cette avancée constitue un modèle prometteur pour la recherche qui pourrait faire progresser les connaissances sur le développement des organes et déboucher sur des applications thérapeutiques pour l’infertilité masculine.
Les organoïdes, mini-organes en 3D cultivés en laboratoire et dérivés principalement de cellules souches, ont ouvert de nouvelles voies pour la modélisation des organes qu’ils imitent, y compris la recherche sur les maladies et l’essai de médicaments. Au cours de la dernière décennie, nous avons vu apparaître des cerveaux, des cœurs, des poumons, des estomacs et des colons miniatures dont la complexité et la fonctionnalité se sont accrues. Toutefois, il n’existe actuellement aucun organoïde permettant de modéliser les testicules.
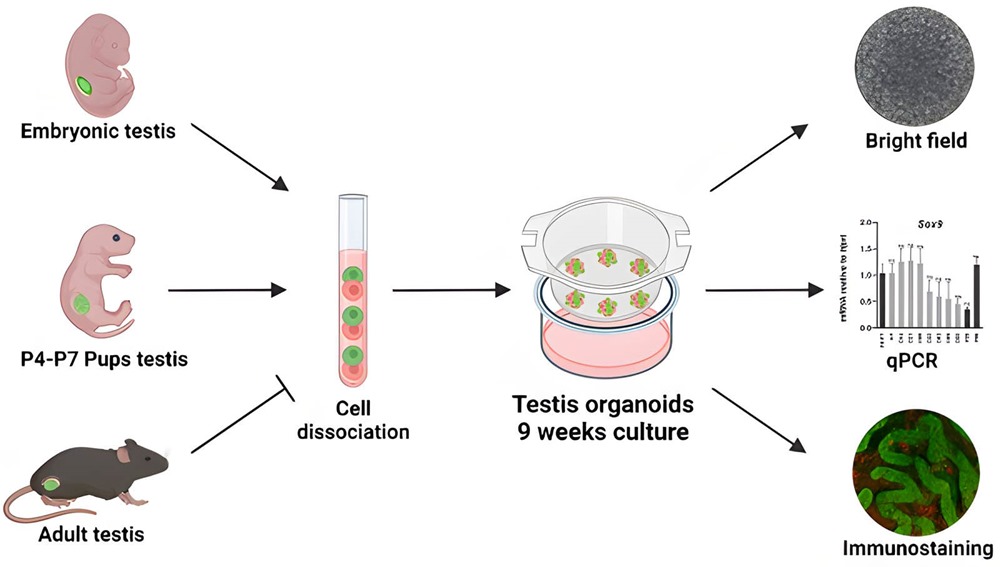
Des chercheurs de l’université Bar-Ilan, en Israël, ont changé cela en cultivant des organoïdes de testicules à partir de cellules de souriceaux qui génèrent des structures ressemblant à de vrais testicules.
Selon Nitzan Gonen, l’auteur correspondant de l’étude (lien plus bas) :
Les testicules artificiels sont un modèle prometteur pour la recherche fondamentale sur le développement et la fonction des testicules, qui peut être traduit en applications thérapeutiques pour les troubles du développement sexuel et l’infertilité.
Un mauvais développement des testicules peut être à l’origine de troubles du développement sexuel (TDS), un groupe de maladies rares impliquant les gènes, les hormones et les organes reproducteurs, y compris les organes génitaux. Un développement dysfonctionnel peut également contribuer à l’infertilité masculine, dont les mécanismes génétiques et environnementaux sous-jacents sont peu connus.
Les chercheurs ont commencé par utiliser des testicules de très jeunes souris plutôt qu’embryonnaires. Par rapport aux testicules néonatals, les testicules embryonnaires se traduisent par moins de cellules testiculaires disponibles. Les souris utilisées dans l’étude avaient été génétiquement modifiées pour permettre aux chercheurs de suivre la présence et l’état des cellules de Sertoli, qui sont essentielles à la formation des testicules et à la production et au développement des spermatozoïdes (spermatogenèse).
Des testicules ont été prélevés sur des souris âgées de 4 à 7 jours, les cellules testiculaires immatures ont été dissociées en cellules individuelles et réassemblées sur un milieu de culture contenant des facteurs (de croissance) normalement présents dans les testicules. Les chercheurs ont utilisé un système de culture en 3D pour améliorer la formation et le maintien des organoïdes testiculaires. Au deuxième jour, les cellules avaient formé des organoïdes clairs et ont continué à croître en taille pendant 9 semaines, après quoi elles se sont effondrées.
Les testicules comprennent deux compartiments principaux : les cordons spermatique qui deviendront plus tard les tubes séminifères producteurs de sperme et la zone interstitielle, support mécanique des tubules séminifères et producteur de testostérone. Les deux contiennent des types de cellules spécifiques. À 21 jours, les organoïdes contenaient tous les principaux types de cellules testiculaires, y compris les cellules de Sertoli, organisées de manière à ressembler étroitement à de vrais testicules. Les cellules de Sertoli formaient de nombreuses structures tubulaires semblables aux tubes séminifères.
Malgré la relative facilité de créer des organoïdes testiculaires à partir de cellules néonatales prélevées sur de jeunes souris, les chercheurs ont essayé d’utiliser des cellules embryonnaires, qui devaient être prélevées sur des femelles enceintes. Leur raisonnement fut le suivant : les cellules néonatales ont une utilité limitée car de nombreux troubles liés au développement et au dysfonctionnement des testicules surviennent au stade embryonnaire. En utilisant la même technique, ils ont réussi à cultiver des organoïdes testiculaires à partir de cellules embryonnaires de souris, avec des structures tubulaires mieux définies que les organoïdes dérivés de cellules néonatales. Lorsque les chercheurs ont essayé d’utiliser des cellules testiculaires adultes, ils n’ont pas réussi à former un organoïde.
Résumé graphique de l’étude. (A. Stopel et col./ Journal of Biological Sciences)
Bien que les organoïdes de testicules n’aient pas produit de spermatozoïdes, certains signes suggèrent que cela pourrait être possible. La spermatogenèse est un long processus au cours duquel les cellules souches des spermatozoïdes subissent une méiose (division cellulaire) pour former des spermatides qui se transforment en spermatozoïdes matures. Les chercheurs ont constaté une faible expression des marqueurs de la méiose dans les organoïdes qui semblait dépendre du temps, principalement entre les jours 21 et 42, ce qui pourrait indiquer l’existence de petites quantités de spermatozoïdes entièrement matures aux derniers stades de la culture de l’organoïde.
La ressemblance étroite des organoïdes avec les testicules réels signifie qu’ils peuvent être utilisés pour enrichir les connaissances sur les mécanismes impliqués dans la détermination du sexe et apporter des solutions à l’infertilité masculine.
L’étude publiée dans le Journal of Biological Sciences : Towards a “Testis in a Dish”: Generation of Mouse Testicular Organoids that Recapitulate Testis Structure and Expression Profiles et présentée sur le site de l’Université Bar-Ilan : Bar-Ilan University researchers produce “laboratory testicles”.